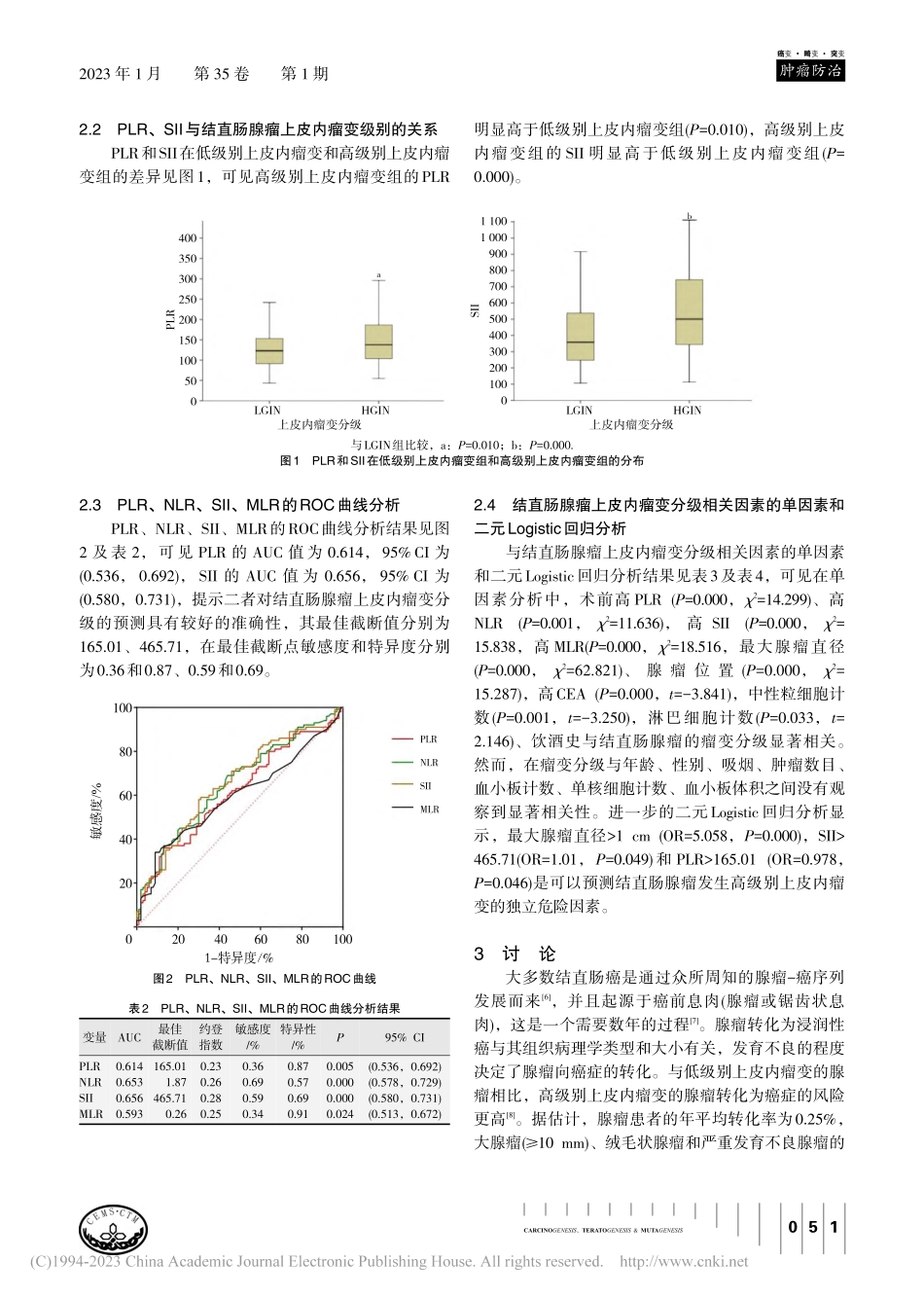
049CARCINOGENESIS,TERATOGENESIS&MUTAGENESIS肿瘤防治癌变畸变突变2023年1月第35卷第1期收稿日期:2022-09-24;修订日期:2022-10-20作者信息:刘书娟,E-mail:lsj19960514@163.com。*通信作者,崔静,E-mail:cuijing717@163.com炎症指标与结直肠腺瘤上皮内瘤变分级的相关性分析刘书娟,崔静*(郑州大学第二附属医院消化内科,河南郑州450014)CorrelationsbetweeninflammatoryindexesandgradingsofintraepithelialcolorectaladenomasLIUShujuan,CUIJing*(DepartmentofGastroenterology,theSecondAffiliatedHospital,ZhengzhouUniversity,Zhengzhou450014,Henan,China)【摘要】目的:研究结直肠腺瘤患者外周血中炎症因子的变化,探讨炎症指标与结直肠腺瘤上皮内瘤变分级的相关性。方法:回顾性分析200例经病理诊断的结直肠腺瘤患者临床资料,按瘤变分级分为低级别上皮内瘤变组(LGIN)和高级别上皮内瘤变组(HGIN),对两组患者的年龄、性别、腺瘤位置、腺瘤数量、最大腺瘤直径、外周血中性粒细胞计数、血小板计数、单核细胞计数、淋巴细胞计数、平均血小板体积(MPV)、中性粒细胞与淋巴细胞比值(NLR)、单核细胞与淋巴细胞比值(MLR)、血小板与淋巴细胞比值(PLR)、系统性免疫炎症指数(SII)、癌胚抗原(CEA)等的临床病特征进行ROC曲线分析获得最佳截断值。并对危险因素进行单因数分析和二元Logistic回归分析。结果:ROC曲线分析结果显示,PLR、NLR、SII、MLR的曲线下面积分别为0.614、0.653、0.656、0.593,最佳截断值分别为165.01、1.87、465.71、0.26。单因素分析显示,PLR、NLR、SII、MLR、CEA、淋巴细胞绝对值、中性粒细胞绝对值、腺瘤位置、最大腺瘤直径与结直肠腺瘤的上皮内瘤变分级相关。Logistic回归分析结果显示,PLR[OR=0.978,95%CI(0.957,1.000)]、SII[(OR=1.006,95%CI(1.000,1.103)]和最大腺瘤直径[(OR=5.058,95%CI(2.929,8.733)]是结直肠腺瘤发生高级别上皮内瘤变独立的危险因素。结论:结直肠腺瘤患者外周血中炎症指标血小板与淋巴细胞比值、系统性免疫炎症指数越高,提示高级别上皮内瘤变可能性越大,二者与结直肠腺瘤上皮内瘤变分级呈正相关。【关键词】结直肠腺瘤;炎症标志物;血小板与淋巴细胞比值;系统性免疫炎症指数;上皮内瘤变中图分类号:R735.34文献标志码:A文章编号:1004-616X(2023)01-0049-05doi:10.3969/j.issn.1004-616x.2023.01.009【ABSTRACT】OBJECTIVE:Todetectchangesofinflammatoryfactorsinintraepitheli...