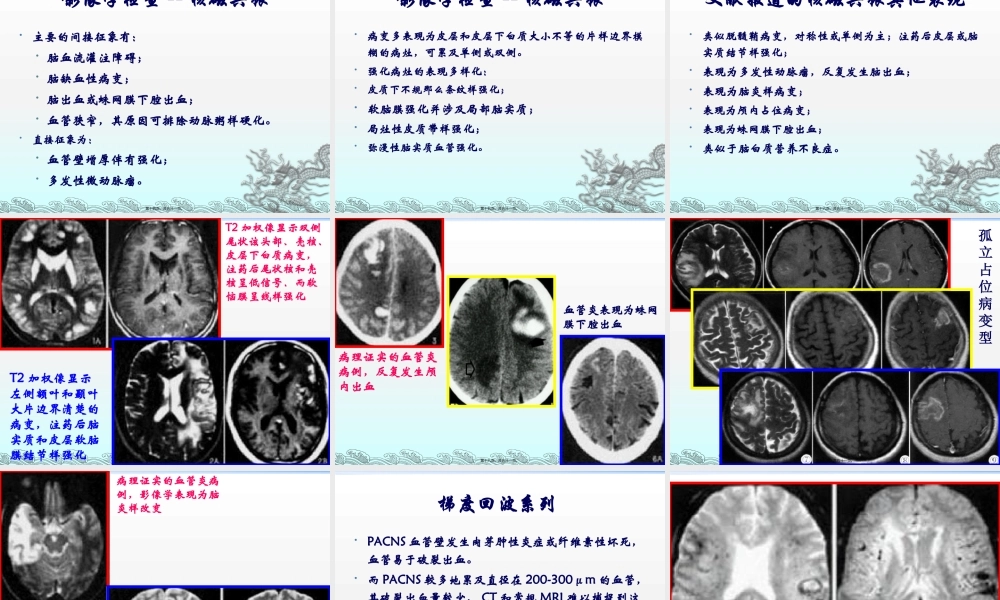
原发性中枢神经系统血管炎PrimaryangiitisoftheCNS,PACNS第一页,共五十一页。背景Cravioto和Feigin于1959年通过尸检首先报告,当时称为肉芽肿性血管炎〔granulomatousangiitisoftheCNS,GACNS〕。1983年改为孤立性中枢神经系统血管炎〔isolatedangiitisoftheCNS,IACNS〕。由于某些患者具有不同程度的颅外血管炎症,而IACNS定义那么显局限,故Lie认为采用PACNS更为适宜。第二页,共五十一页。概述中枢神经系统血管炎是一组主要累及中枢神经系统血管的炎性疾病,通常被认为与机体自身免疫异常相关引发的血管壁损伤。根据是否能够明确病因将中枢神经系统血管炎分为原发性及继发性。PACNS发病率较低,只占系统性血管炎的1%。PACNS任何年龄均可发病,以中青年多见,中位发病年龄约为50岁,男:女=2:1,儿童很少发病。第三页,共五十一页。发病机制PACNS的病因不明,病变局限于中枢神经,其它系统受累表现少有,临床少见的炎症性疾病。病理学改变主要是脑实质和软脑膜小动脉的非特异性肉芽肿性炎症,大、小动脉均可累及,但主要影响小血管和微血管。炎症可造成血管壁增厚、管腔闭塞、血栓栓塞或坏死的管壁破裂,导致缺血性或出血性梗死。第四页,共五十一页。临床表现临床表现多样,急性或隐袭发病,多为慢性病程,缓解与复发交替。最常见的神经系统病症为头痛〔50-69%〕,因弥散性皮层功能障碍所致,可缓慢进展,但起病速度及头痛程度不及蛛网膜下腔出血严重。其次为认知功能障碍〔30-71%〕,隐袭性进展,少数可以表现为急性的意识水平改变甚至发生昏迷。第五页,共五十一页。临床表现持续性神经缺损病症或卒中〔13-50%〕,短暂性脑缺血发作〔16-33%〕。大血管受累所致的神经系统缺损病症如失语及视野缺损分别占28%和21%。癫痫〔小于25%〕。发热,体重下降,夜间盗汗等更为少见〔小于20%〕。第六页,共五十一页。将PACNS分为四种亚型中枢神经系统肉芽肿性血管炎(GACNS):为PACNS最为严重的类型,约占40-20%。平均发病年龄57岁,主要累及小至中等大小的血管,一般隐袭性起病,出现头痛、痫性发作,局灶性或弥漫性神经功能缺损。血管造影多正常,皮层和软脑膜活检是诊断本病的金标准,但有大约25%病例出现假阴性结果。本病主要与肉芽肿性感染,神经结节病和血管内淋巴瘤等鉴别。第七页,共五十一页。将PACNS分为四种亚型中枢神经系统良性血管病(BACNS):1993年命名,常发生于20~50岁的女性,临床结局...