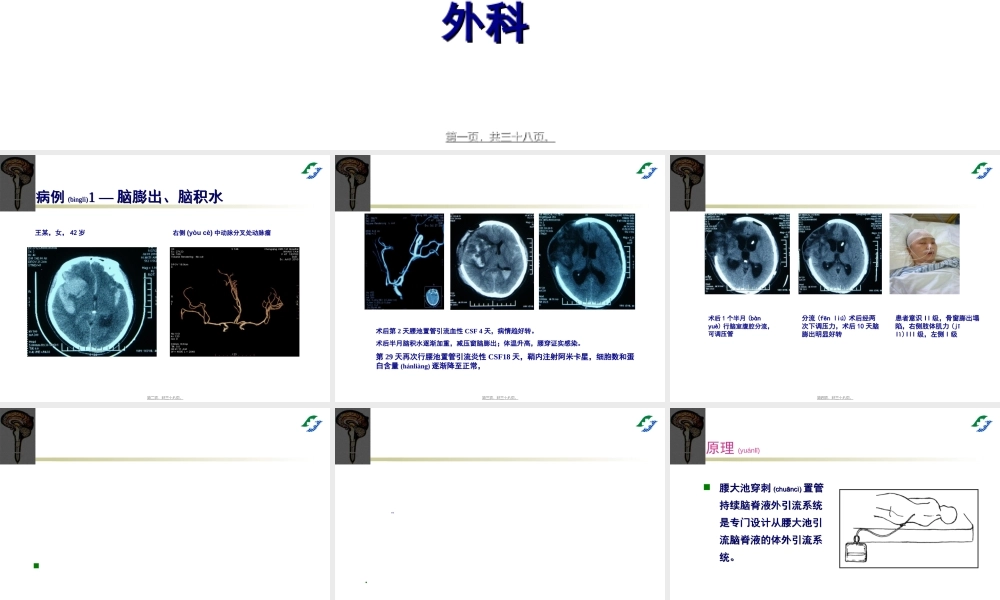
腰大池穿刺腰大池穿刺(chuāncì)(chuāncì)置管引流置管引流术术LumbardrainageofCerebrospinalFluidLumbardrainageofCerebrospinalFluid孙晓川孙晓川重庆重庆(zhònqìn)ɡɡ(zhònqìn)ɡɡ医科大学附属第一医院神经医科大学附属第一医院神经外科外科第一页,共三十八页。第一页,共三十八页。病例病例(bìnglì)(bìnglì)1—1—脑膨出、脑积水脑膨出、脑积水王某,女,42岁右侧(yòucè)中动脉分叉处动脉瘤第二页,共三十八页。第二页,共三十八页。术后第2天腰池置管引流血性CSF4天,病情趋好转。术后半月脑积水逐渐加重,减压窗脑膨出;体温升高,腰穿证实感染。第29天再次行腰池置管引流炎性CSF18天,鞘内注射阿米卡星,细胞数和蛋白含量(hánliàng)逐渐降至正常,第三页,共三十八页。第三页,共三十八页。术后1个半月(bànyuè)行脑室腹腔分流,可调压管分流(fēnliú)术后经两次下调压力,术后10天脑膨出明显好转患者意识II级,骨窗膨出塌陷,右侧肢体肌力(jīlì)III级,左侧I级第四页,共三十八页。第四页,共三十八页。第五页,共三十八页。第五页,共三十八页。原理第六页,共三十八页。第六页,共三十八页。原理(yuánlǐ)腰大池穿刺腰大池穿刺(chuāncì)(chuāncì)置管置管持续脑脊液外引流系统持续脑脊液外引流系统是专门设计从腰大池引是专门设计从腰大池引流脑脊液的体外引流系流脑脊液的体外引流系统。统。第七页,共三十八页。第七页,共三十八页。特点第八页,共三十八页。第八页,共三十八页。优点(yōudiǎn)——腰池置管引流与腰穿比较持续引流CSF,短时间内廓清CSF;第九页,共三十八页。第九页,共三十八页。优点优点(yōudiǎn)(yōudiǎn)————腰池置管引流与脑室外引流比较腰池置管引流与脑室外引流比较第十页,共三十八页。第十页,共三十八页。主要(zhǔyào)适应症蛛网膜下腔出血第十一页,共三十八页。第十一页,共三十八页。一、蛛网膜下腔出血(SAH)第十二页,共三十八页。第十二页,共三十八页。二、脑膨出、脑积水第十三页,共三十八页。第十三页,共三十八页。第十四页,共三十八页。第十四页,共三十八页。四、脑脊液漏第十五页,共三十八页。第十五页,共三十八页。五、颅内病变的显微手术第十六页,共三十八页。第十六页,共三十八页。凡有脑疝征象,属绝对禁忌。禁忌症第十七页,共三十八页。第十七页,共三十八页。操作步骤调整体位第十八页,共三十八页。第十八页,共三十...