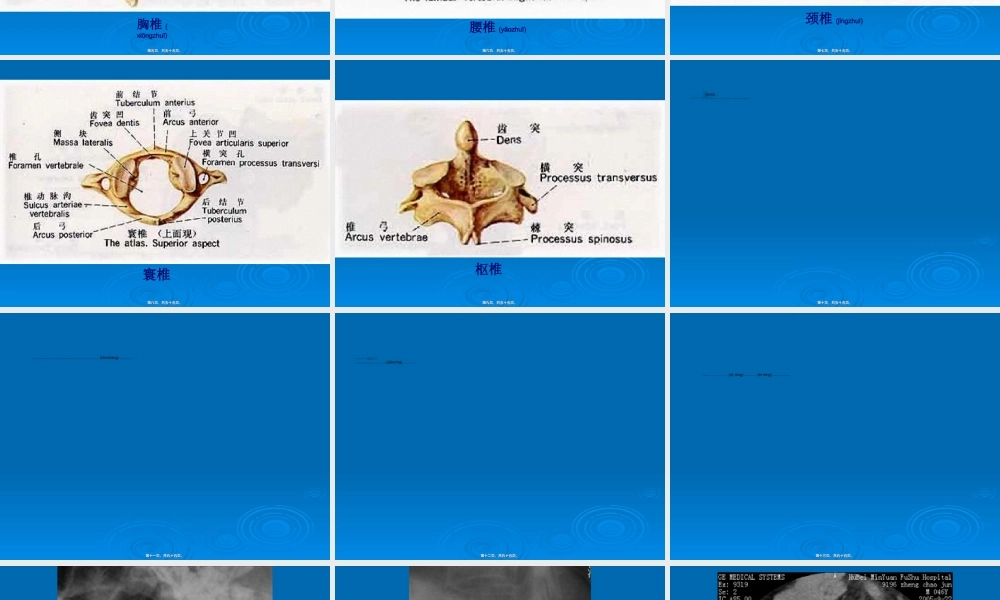
脊柱(jǐzhù)和骨盆骨折第一页,共五十五页。第一页,共五十五页。(gǔzhé)一、解剖要点脊柱由33个椎骨、23个椎间盘联结而成。计颈椎(jǐngzhuī)7个、胸椎12个、腰椎5个、5个骶椎融合为骶骨、4个尾椎形成尾骨。每个椎骨分椎体和附件两部分。椎体前方有前纵韧带,后方有后纵韧带。附件包括两侧的椎弓根、椎板、横突、上下关节突及后方的棘突,棘突之间有棘间韧带和棘上韧带。椎板之间有黄韧带。第二页,共五十五页。第二页,共五十五页。各个椎骨的椎孔相连(xiānɡlián)而形成椎管,自枕骨大孔通向末节骶椎。脊髓在椎管内通过,并从每一节段发出一对脊神经通过相应的椎间孔。脊髓节段平面与椎骨平面在颈节应该是椎骨数加1,中胸节为椎骨数加2,下胸节为椎骨数加3,整个腰髓位于胸椎10~12之间,骶髓位于胸椎12和腰1之间,第二腰椎平面以下是马尾神经。第三页,共五十五页。第三页,共五十五页。第四页,共五十五页。第四页,共五十五页。胸椎(xiōngzhuī)第五页,共五十五页。第五页,共五十五页。腰椎(yāozhuī)第六页,共五十五页。第六页,共五十五页。颈椎(jǐngzhuī)第七页,共五十五页。第七页,共五十五页。寰椎第八页,共五十五页。第八页,共五十五页。枢椎第九页,共五十五页。第九页,共五十五页。二、损伤类型及病理(一)脊柱(jǐzhù)骨折分类1.根据受伤时暴力作用的方向分为:①屈曲型。②伸直型。③屈曲旋转型损伤。④垂直压缩型。2.根据骨折后的稳定性,可分为:①稳定型。椎体压缩高度未超过50%。②不稳定型。椎体高度压缩超过50%;椎体畸形角>20°;伴脊髓神经功能损害;骨折伴脱位;压缩骨折伴棘突或棘间韧带断裂等。第十页,共五十五页。第十页,共五十五页。3.Armstrong-Denis分类:是目前国内外通用的分类。根据三柱理论将脊柱分为前、中和后柱。前柱包括前纵韧带、椎体及椎间盘的前半部,中柱包括椎体及椎间盘的后半部及后纵韧带。后柱包括椎体附件及其韧带。共分为:①压缩骨折。②爆裂骨折。③后柱断裂。④骨折脱位。⑤旋转损伤(sǔnshāng)。⑥压缩骨折合并后柱断裂。⑦暴裂骨折合并后柱断裂。第十一页,共五十五页。第十一页,共五十五页。4.按部位分类:可分为颈椎、胸椎、腰椎骨折或脱位。按椎骨解剖部位又可分为椎体、椎弓、椎板、横突、棘突骨折等。5.颈椎骨折脱位类型:颈3~7可发生椎体压缩骨折;颈椎脱位由于一侧或二侧小关节交锁所致;环椎可发生爆裂性骨折(Jefferson骨折);枢...