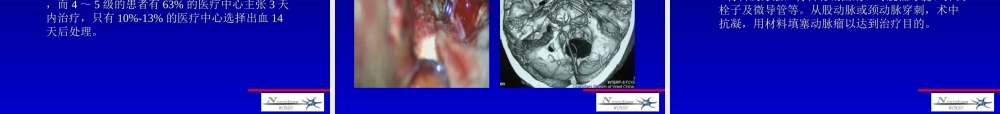
出血性脑血管病HaemorrhagicCerebrovascularDisease四川大学华西医院神经外科四川大学华西医院神经外科毛伯镛教授毛伯镛教授概述出血性脑血管病是指引起脑实质内、脑室内或蛛网膜下腔的自发性出血性疾病,临床上又常称为自发性颅内出血(spontaneousintracranialhaemorrhage),以此区别于创伤性颅内出血(posttraumaticintracranialhaemorrhage)。需要指出的是自发性蛛网膜下腔出血(SAH),实质上是一组临床症候群,并非单独疾病,而是引起SAH的最常见病因为颅内动脉瘤,其次是动静脉畸形(AVM),高血压脑出血,烟雾病等。•自发性蛛网膜下腔出血•颅内动脉瘤•颅内血管畸形•高血压脑出血•颈内动脉海绵窦瘘自发性蛛网膜下腔出血(subarachnoidhemorrhage,SAH)•自发性蛛网膜下腔出血(subarachnoidhemorrhage,SAH)是指某些疾病引起的脑血管破裂,血液流至蛛网膜下腔出现的一组症状自发性蛛网膜下腔出血自发性蛛网膜下腔出血病因病因(Etiology)(Etiology)•最主要病因是动脉瘤,占SAH得60%以上•脑(脊髓)血管畸形•其他:所占比例很低,且各有其各自临床表现及影像学特点高血压脑出血颅内出血性疾病(烟雾病,肿瘤卒中)自发性蛛网膜下腔出血临床表现临床表现•突发、剧烈头痛、呕吐、不同程度意识障碍•神经功能废损,动眼神经麻痹,偏瘫等•癫痫:约3%病人急性期出现•脑血管痉挛•其他:心律失常,低热等自发性蛛网膜下腔出血诊断•CT:目前诊断SAH最有效的手段,尤其是早期可见蛛网膜下腔、脑内、脑室内血肿,还可以发现脑积水,脑水肿•MRI:早期不敏感,但对AVM(动静脉畸形)及海绵状血管瘤(cavernousangiomas)诊断有其优势•3D-CTA或MRA:动脉瘤的诊断有明显优势•DSA:是确立SAH病因的最重要的检查手段•腰椎穿刺:CT(-)又疑有SAH者,宜慎用自发性蛛网膜下腔出血治疗•最重要的是病因治疗•针对SAH的处理:•1.绝对卧床,镇静,镇痛,通便,保持血压平稳•2.颅内压升高时,脱水,地塞米松减轻脑水肿•3.维持内环境稳定,SAH病人可出现SIADH或脑血管痉挛•4.抗纤溶、抗癫痫、抗脑血管痉挛(尼莫地平等钙离子拮抗剂)颅内动脉瘤(intracranialaneurysm)颅内动脉瘤颅内动脉瘤(intracranialaneurysm)系颅内动脉壁病样异常突起,年发生率为6-35/10万,多发年龄40-60岁,脑血管意外中,动脉瘤破裂出血仅次于脑血栓和高血压脑出血,占第三位,占SAH的60%以上颅内动脉瘤颅内动脉瘤发病机制尚不清楚。主要为血管壁内弹力层薄弱、破坏有关高血压、动脉硬化、雌...