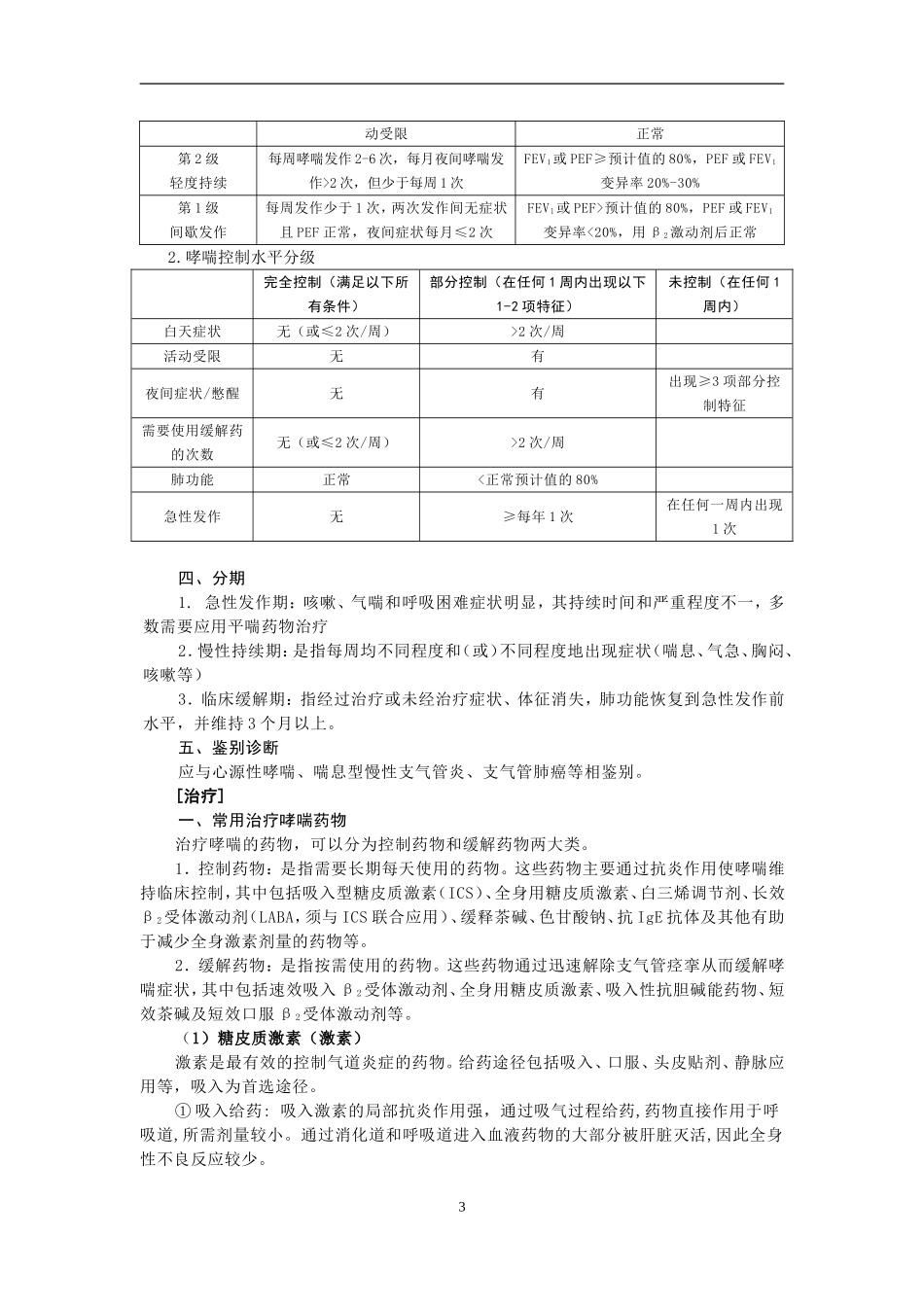
支气管哮喘及其用药指导李海涛第一部分支气管哮喘[概述]支气管哮喘,简称哮喘,是气道的一种慢性变态反应性炎症性疾病。气道炎症由多种炎性细胞(如嗜酸性粒细胞、肥大细胞、T淋巴细胞、中性粒细胞等)、气道结构细胞(如平滑肌细胞、气道上皮细胞等)和细胞组分参与。这种慢性炎症导致气道高反应性、可逆性气流受限,并引起反复发作性喘息、气急、胸闷或咳嗽等症状,常在夜间和(或)清晨发作、加剧,多数患者可自行缓解或经治疗缓解。[发病危险因素]支气管哮喘,其发病有许多因素参与,主要包括宿主因素(遗传因素)和环境因素两个方面。遗传因素在很多患者身上都可以体现出来,比如绝大多数患者的亲人(有血缘关系、近三代人)当中,都可以追溯到有哮喘(反复咳嗽、喘息)或其他过敏性疾病(过敏性鼻炎、特应性皮炎)病史。大多数哮喘患者属于过敏体质,本身可能伴有过敏性鼻炎和/特应性皮炎,或者对常见的经空气传播的变应原(螨虫、花粉、宠物、霉菌等)、某些食物(坚果、牛奶、花生、海鲜类等)、药物过敏等。[发病机制]目前还不完全清楚,主要包括:变态反应学说、气道炎症学说、神经-受体失衡学说、遗传机制、呼吸道病毒感染等。[病理]气道内以嗜酸性粒细胞浸润为主的变态反应性炎症是支气管哮喘的主要病理特征。早期表现为支气管黏膜肿胀、充血,分泌物增多,气道内炎性细胞浸润,气道平滑肌痉挛等可逆性的病理改变,但当哮喘反复发作后,支气管黏膜层大量炎性细胞浸润、黏液腺增生、基底膜增厚,支气管平滑肌增厚,使得通气功能明显降低。哮喘病程越长,气道阻塞的可逆性愈小,气道重塑也越明显。不可逆性通气功能障碍,使肺泡长期过度膨胀,弹性降低,可形成阻塞性肺气肿,甚至肺源性心脏病。[临床表现]典型的支气管哮喘表现为反复发作性喘息,大多数有季节性,日轻夜重(下半夜和凌晨易发),常常与吸入外源性变应源有关;急性发作时,两肺闻及弥漫性哮鸣音,以呼气期为主。上述症状和体征可以自行缓解或应用支气管舒张剂后缓解,缓解期患者可无任何哮喘症状。非典型的支气管哮喘可表现为发作性胸闷或顽固性咳嗽。[实验室和辅助检查](一)痰嗜酸粒细胞或中性粒细胞计数可评估与哮喘相关的气道炎症。(二)呼吸功能检查哮喘控制水平良好的患者其肺通气功能多数在正常范围。在哮喘发作时,由于呼气流速受限,表现为第一秒用力呼气量(FEV1),FEV1占预计值的百分率(FEV1%)、FEV1占用力肺活量(FVC)比值(FEV1/FVC%)、最大呼气中期...