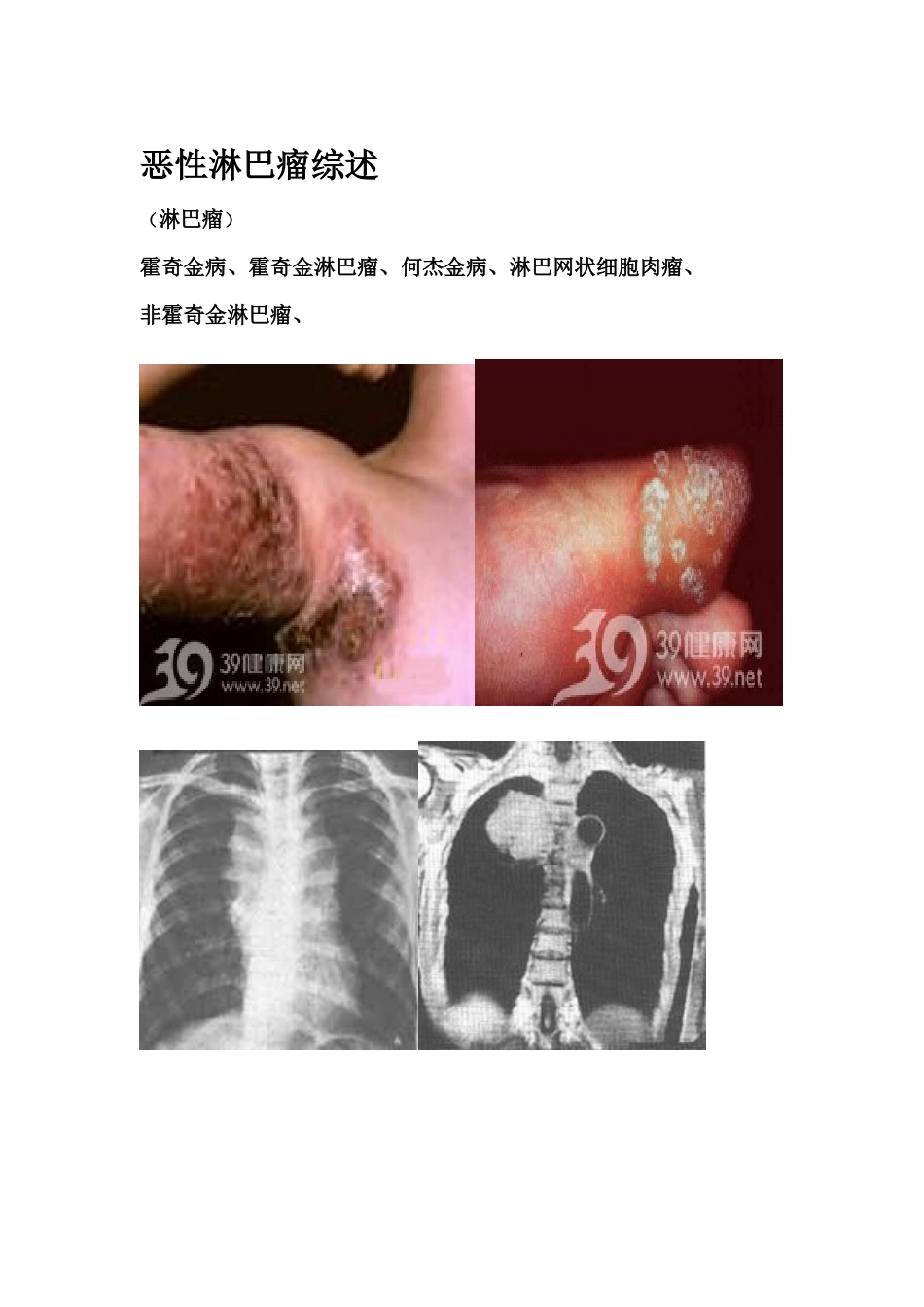
恶性淋巴瘤综述(淋巴瘤)霍奇金病、霍奇金淋巴瘤、何杰金病、淋巴网状细胞肉瘤、非霍奇金淋巴瘤、[概述]恶性淋巴癌又称“淋巴瘤”,是原发于(起源于)淋巴结或其他(结外部位)淋巴组织(淋巴网状系统)的恶性肿瘤。是一种起源于淋巴造血组织的实体瘤。恶性淋巴瘤是淋巴结和结外部位淋巴组织的免疫细胞肿瘤,来源于淋巴细胞或组织细胞的恶变。定义1:属免疫系统的实体性恶性肿瘤。发生机制尚不清,某些病毒感染或造成免疫功能低下的因素等与此病发生有关。定义2:来源于中胚层由淋巴细胞癌变产生的恶性肿瘤。是我国常见的十大恶性肿瘤之一。本病多见于中、青年,男性患者多于女性。本病按其细胞成分的不同可分为何杰金氏病和非何杰金氏淋巴瘤两大类。其恶性程度不一,由淋巴一组织细胞系统恶性增生所引起,多发生在淋巴结内。组织学可见淋巴细胞和(或)组织细胞的肿瘤性增生,临床以无痛性淋巴结肿大最为典型,肝脾常肿大,晚期有恶病质、发热及贫血。淋巴瘤的细胞形态极其复杂,2008年WHO淋巴瘤新分类中,有80个亚型。由于病变部位和范围不尽相同,临床表现很不一致,原发部位可在淋巴结,也可在结外的淋巴组织,例如扁桃体、鼻咽部、胃肠道、脾、骨骼或皮肤等。结淋巴组织原发部变多见于NHL。按病理和临床特点可将恶性淋巴瘤分为两大类:霍奇金淋巴瘤(HL,)霍奇金淋巴瘤(Hodgkin’slymphoma,HL、HD、以前称Hodgkin’sdisease,译为何杰金病)、霍奇金病(简称HD)、又名淋巴网状细胞肉瘤是一种慢性进行性,无痛的淋巴组织肿瘤,其原发瘤多呈离心性分布,起源于一个或一组淋巴结,以原发于颈淋巴结者较多见,逐渐蔓延至邻近的淋巴结,然后侵犯脾、肝、骨髓和肺等组织。由于发病的部位不同,其临床表现多种多样。本病可发生于任何年龄,5岁以前很少发病,5岁以后逐渐增多,青春期发病率明显增多,15~34岁(31~40岁)为高峰。发病者男性多于女性,男女比例在5~11岁为3∶1,19~19岁为1.5∶1。非霍奇金淋巴瘤(简称NHL)。二者虽均发生于淋巴组织,但它们之间在流行病学、病理特点和临床表现方面有明显的不同点。非霍奇金淋巴瘤高峰略往前移。男女之比为:2~3:1。恶性淋巴瘤临床上多以无痛性的进行性浅表淋巴结肿大为特点,其中尤以颈部淋巴结肿大为多见。国际抗癌联盟(UICC)于1990年报告:霍奇金淋巴瘤高发于意大利北部、加拿大魁北克地区及美国康涅狄格州;非霍奇金淋巴瘤高发于西欧、美国及中东,中国、日本等均为低发地区。我国非霍奇...